Kiedy byłam w pierwszej ciąży, w zasadzie cała moja uwaga skoncentrowana była na tym, aby nasz synek bezpiecznie się urodził.
Myślałam sobie, że teraz trzeba skupić się na porodzie, a później… będzie już z górki.
Dzisiaj już wiem, jak bardzo się myliłam, dlatego, że po porodzie tak naprawdę dopiero się zaczęło. 😉
Co prawda stawy biodrowe naszego pierwszego dziecka nie przysporzyły nam zbyt wielu zmartwień, ale przy drugim, córeczce, dały o sobie znać ze zdwojoną siłą. Już w zasadzie drugiego dnia po porodzie otrzymaliśmy informację, że trzeba będzie mieć je na oku…
O CO CHODZI Z TYMI BIODERKAMI?
Temat dziecięcych bioderek jest rzeczywiście jednym z tych, który z pewnością nie ominie nas w momencie, kiedy maluszek znajdzie się po tej stronie brzucha…
Już na oddziale noworodkowym lekarz będzie badał bioderka naszego dziecka i najprawdopodobniej, podczas wypisu ze szpitala, zostaniemy poinformowani o tym, aby wykonać profilaktyczne badanie ultrasonograficzne stawów biodrowych pomiędzy 4. a 8. tygodniem życia (są źródła, które mówią, że pierwsza wiarygodna ocena możliwa jest dopiero po 6. tygodniu). Pediatra podczas wizyt również będzie się im bacznie przyglądał…
Co prawda nie ma obowiązku wykonania badania USG w sytuacji, kiedy nie występują realne przesłanki do tego, aby z bioderkami mogło być coś nie tak, jednak badanie to daje nam możliwość zobrazowania jak poszczególne elementy budujące staw biodrowy układają się względem siebie i w jakich są relacjach. 😊
DLACZEGO?
Elementy budujące staw biodrowy małego człowieka są bardzo delikatne i bez trudu mogą tracić ze sobą właściwy kontakt. Dopiero z biegiem czasu dojrzewają, a staw biodrowy staje się coraz bardziej stabilny.
W baaardzo dużym uproszczeniu, staw biodrowy składa się z panewki oraz głowy kości udowej, która powinna znajdować się centralnie w jej wnętrzu. Nacisk, jaki wywiera wtedy głowa kości udowej na panewkę sprawia, że może się ona kształtować i ostatecznie te 2 elementy dopasowują się do siebie tak, że praktycznie stają się nierozłączne. 😉 Strażnikiem ich zażyłej więzi staje się stopniowo torebka stawowa oraz inne elementy budujące staw biodrowy – ale w takie szczegóły nie musimy już wchodzić. 😊
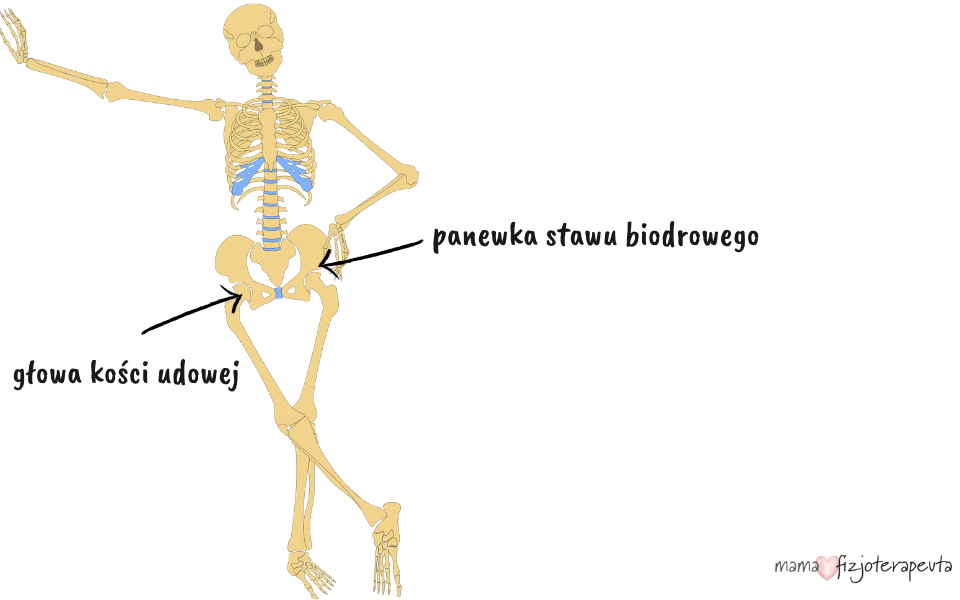
Kiedy dziecko jest małe, te struktury są delikatne i nie do końca jeszcze ukształtowane. Czasami zdarza się, że głowa kości udowej, zamiast „siedzieć sobie” spokojnie w panewce i kształtować ją, postanawia, że pozwiedza okolicę. Dzieje się tak szczególnie wtedy, kiedy panewka jest płytka lub ma strome brzegi – wówczas każdorazowe wysunięcie głowy kości udowej poza jej obręb może uszkadzać staw biodrowy.
W ekstremalnych przypadkach głowa kości udowej nie wraca na swoje miejsce, ale znajduje sobie nowe, w którym się zadamawia – mówimy wtedy o zwichnięciu biodra – ale to na szczęście rzadkość.
WARTO WIEDZIEĆ:
CZYM INNYM JEST DYSPLAZJA, A CZYM
INNYM FIZJOLOGICZNA NIEDOJRZAŁOŚĆ BIODEREK
Mówiąc w dużym uproszczeniu, dysplazja biodra to sytuacja, w której głowa kości udowej robi „skok w bok” i na stałe wysuwa się z panewki stawu.
Niedojrzałość fizjologiczna oznacza, że miłość pomiędzy panewką, a głową kości udowej dopiero dojrzewa, ale jest na bardzo dobrej drodze w kierunku stworzenia trwałego związku. 😉
- Wg Skali Grafa, u dzieci do ukończenia 12 tygodnia życia, typ IIa i IIb uznaje się za niedojrzałość fizjologiczną (choć IIb jest już na cienkiej granicy), która oprócz profilaktyki nie wymaga jeszcze specjalistycznego leczenia.
- Począwszy od typu IIc, poprzez typ III i IV – biodro nadaje się do terapii. Typ I oznacza sytuację, w której staw biodrowy ukształtowany jest prawidłowo 😊
- Po 12. tygodniu życia do leczenia kwalifikują się bioderka IIa, IIb, IIc; III; IV.
JAKIE SĄ CZYNNIKI RYZYKA DYSPLAZJI?
- Dysplazja stawów biodrowych częściej dotyka dziewczynek niż chłopców (patrz – moje dzieci 😉. Wiązane jest to z tym, że relaksyna, która pełni istotną rolę podczas ciąży, a także porodu (przyczyniając się do „rozluźnienia” połączeń stawowych), działa również na rodzącą się małą kobietę 😊). Dysplazja u dziewczynek zdarza się nawet 6 – 8x częściej niż u chłopców.
- Dysplazja rozwija się częściej u dzieci z pierwszych ciąż, u dzieci, u których dysplazja wystąpiła już w rodzinie, u dzieci z dużą masą ciała…
- Do czynników ryzyka zalicza się również ciążę mnogą, małowodzie, przedwczesny poród, ciąże bliźniaczą czy położenie pośladkowe.
Co ciekawe, zdecydowanie częściej problem dotyczy lewego bioderka, co z kolei wiązane jest z ułożeniem dziecka w brzuchu mamy. W zdecydowanej większości przypadków maluszek ułożony jest w ten sposób, że jego lewe bioderko „dotyka” od wewnątrz kręgosłupa mamy, co stanowi istotne ograniczenie odwiedzenia lewej nóżki. A przecież… doskonale wiemy, że właśnie w zgięciu i odwiedzeniu elementy budujące staw biodrowy pasują do siebie najlepiej. 😊
JAK WYGLĄDA BADANIE?
Podczas badania stawów biodrowych
lekarz zwraca uwagę na aktywność nóżek, ich długość, symetrię fałdków (choć
asymetryczne fałdki nie muszą świadczyć o istnieniu dysplazji), sprawdza zakres
ruchu w stawach biodrowych, a także wykonuje specjalne testy, które pomogą mu
ocenić z jaką łatwością głowa kości udowej wysuwa się z panewki stawu.
Z pewnością lekarz wykona testy: Barlowa oraz Ortolaniego, które najwyższą wartość diagnostyczną mają w pierwszych tygodniach życia dziecka.
Objaw Barlowa polega na tym, że lekarz, będzie próbował sprowokować wysunięcie się głowy kości udowej z panewki stawu biodrowego i tym samym oceni jak przedstawia się stabilność małego bioderka.
Test Ortolaniego polega na tym, że lekarz, odwodząc odpowiednio ustawione bioderka, będzie starał się wyczuć charakterystyczne „kliknięcie”, które towarzyszy powrotowi głowy kości udowej do panewki stawu biodrowego.
Jeśli podczas wizyty odbędzie się również badanie USG, maluszek zostanie położony na boczku, a Ty poproszona o przytrzymanie jego nóżek. Lekarz nałoży trochę żelu na okolicę stawu biodrowego i przyłoży głowicę aparatu po to, aby wykonać potrzebne pomiary.
Po badaniu zaleci ewentualną
kontrolę i odpowiednie postępowanie.
CO POWINNO ZAPALIĆ POMARAŃCZOWĄ LAMPKĘ?
Choć w obecnych czasach, wykrywalność nieprawidłowości związanych z budową stawu biodrowego jest naprawdę na wysokim poziomie, warto obserwować maluszka i w razie wątpliwości poinformować o swoich obawach pediatrę.
Pomarańczowa lampka powinna zapalić się wtedy, kiedy zauważasz wyraźną dysproporcję w ruchach nóżkami, kiedy jedna z nóżek wydaje się być krótsza, kiedy fałdki na pośladkach/ udach są asymetryczne, kiedy pomimo upływu czasu słyszysz lub wyczuwasz przeskakiwanie w biodrze (zdecydowana większość „przeskakiwań” mija samoistnie po 2. tygodniu życia), kiedy jedna z nóżek nie odwodzi się z taką łatwością, jak przeciwna…
Warto pamiętać, że w niektórych przypadkach możemy mieć do czynienia z obustronną dysplazją bioderek, przez co wychwycenie asymetrii w ich budowie czy ruchach może nie być takie oczywiste. W takim przypadku, badanie wspomnianymi wcześniej testami oraz wykonanie kontrolnego USG powinno rozwiać nasze obawy.
CO OZNACZA PROFILAKTYKA?
No właśnie – tutaj mój ulubiony punkt. 😊
Moje stanowisko jest następujące – jeśli bioderko wymaga leczenia, nie kombinujemy, ale korzystamy z zaopatrzenia ortopedycznego zaleconego przez lekarza.
Jeśli mamy do czynienia z niedojrzałością fizjologiczną, dajemy bioderkom święty spokój, który jest dla nich niczym innym jak:
– zapewnieniem maksimum swobody (więc wyrzucamy zbyt małe śpioszki, unikamy opinających rajstop, getrów, zbyt ciasno zapiętej pieluszki…);
– dbamy o różnorodność doświadczeń, unikamy zbyt miękkich materacy/ miękkich bujaczków, długotrwałego utrzymywania maluszka w pozycji półleżącej na pleckach;
– kładziemy maluszka na brzuszku ALE NIE DOCISKAMY JEGO PUPKI DO PODŁOŻA! – jeśli mamy informację o tym, że „w stawie biodrowym jest przykurcz”, polecam wizytę u fizjoterapeuty pracującego np. metodą trójpłaszczyznowej manualnej terapii wad stóp, którą z powodzeniem można stosować już od pierwszych dni życia dziecka, 😊
– unikamy ruchów, które mogłyby prowokować wysuwanie się głowy kości udowej z panewki stawu – czyli… mówiąc najprościej – nie wchodzimy w drogę temu związkowi. 😊 Podczas zmiany pieluchy nie ciągniemy maluszka za nóżki, ale podtrzymujemy go pod pupką lub wykorzystujemy elementy obrotu >>>ZOBACZ PRZYJAZNA PIELĘGNACJA<<<, unikamy sytuacji, w których kolanka dziecka są razem, a jego stópki oddalone są od siebie, nie zawijamy dziecka w becik, w którym jego nóżki są wyprostowane…
– możemy układać maluszka przodem do siebie tak, aby jego nóżki były odwiedzone, a pupka „przewieszona” przez nasze przedramię, ale jeśli podczas takiego noszenia dziecko zaczyna się „odginać”, warto zastąpić noszenie – siedzeniem z maluszkiem w takiej pozycji tak, aby jego plecki nie były ułożone pionowo, ale pod kątem w stosunku do podłoża. 😊

CO Z CHUSTAMI?
Jeśli chodzi o pozycję nóżek dziecka w chuście, to rzeczywiście jest ona zbliżona do tej, którą stosuje się w leczeniu dysplazji stawów biodrowych.
Należy jednak pamiętać, że nie
powinna ona zastąpić właściwego leczenia w przypadku, kiedy bioderko się do
takiego kwalifikuje.
Warunek jest jednak jeden – chusta powinna być naprawdę dobrze związana, dlatego zachęcam, aby uczyć się zawsze pod okiem doradcy, który zawodowo zajmuje się tym tematem i zwróci uwagę na sytuacje, w których wymagana jest korekta wiązania.
Warto pamiętać, że nie bez znaczenia jest pozycja nóżek dziecka w chuście – oczywiście powinny być one zgięte tak, aby kolanka znajdowały się poniżej pępuszka dziecka, ale stopień ich odwiedzenia nie powinien być zbyt duży (u najmłodszych do 60 stopni), ponieważ utrzymujące się zbyt duże odwiedzenie stawów biodrowych może przyczyniać się do zaburzeń ukrwienia głowy kości udowej i jej jałowej martwicy, czego oczywiście nie chcemy. Stopy powinny być skierowane na zewnątrz (fizjologiczny wzorzec zgięcia, odwiedzenia i rotacji zewnętrznej w biodrze).
- Z ciekawostek mogę dodać, że nasze bioderko, o typie IIb fantastycznie poradziło sobie w chuście 😉
SZEROKIE PIELUCHOWANIE?
Choć jest to dość powszechnie
zalecana praktyka, tak naprawdę nie ma ona uzasadnienia z kilku powodów.
Pierwszym z nich jest fakt, że w przypadku stwierdzenia dysplazji bioderek, najbardziej pożądanym postępowaniem jest wdrożenie odpowiedniego leczenia w postaci zaopatrzenia ortopedycznego. Szerokie pieluchowanie, nad którym tak naprawdę nie mamy kontroli (bo przecież pieluszka może się przemieszczać i zsuwać), w żadnym wypadku nie zagwarantuje nam sukcesu.
W przypadku, kiedy mamy do czynienia z niedojrzałością fizjologiczną (do 12. tygodnia życia typ IIa i IIb wg Skali Grafa) szerokie pieluchowanie, ani żadne specjalne ćwiczenia nie są potrzebne.
Ponadto, założenie dziecku kilku warstw pieluch nie pozostaje bez wpływu chociażby na ułożenie miednicy maluszka, co z kolei może wpływać na całokształt jego aktywności.
OPTYMISTYCZNY AKCENT NA KONIEC 😊
Wiem, że wielu Rodziców, których dzieci muszą zostać poddane leczeniu martwi się o ich dalszy rozwój. Doskonale to rozumiem, ponieważ czasami przez wiele tygodni pracują one w zupełnie innych warunkach, niż dzieci, których bioderka rozwijają się prawidłowo.
Jednak warto pamiętać, że biodro w takim wypadku jest
priorytetem, a o leczeniu
prawdopodobnie bardzo szybko zapomnimy.
W badaniu, w którym oceniano wpływ leczenia dysplazji stawu biodrowego na rozwój dziecka (średni czas leczenia wynosił 13 tygodni) wykazano, że dzieci poddane leczeniu zaczęły siedzieć w 7. miesiącu życia (o tydzień później niż dzieci z grupy kontrolnej), a chodzić, w wieku 12. miesięcy i 2 tygodni (czyli 3 tygodnie później niż dzieci z grupy kontrolnej). Nie jest to więc istotna różnica 😊
Z własnych doświadczeń mogę dodać, że naprawdę, zdecydowana większość dzieci błyskawicznie nadrabia ewentualne zaległości (uff – jak to dobrze, że istnieje naturalny pęd do rozwoju 😉), choć czasem warto poprosić o wskazówki fizjoterapeutę. Dlatego… jeśli macie maluszka, którego bioderka wymagają leczenia, ze spokojem rozprawcie się z tematem bioderek, a ewentualne wątpliwości rozwiejcie u pediatry lub wybierzcie się na wizytę do fizjoterapeuty. Wasze dziecko z pewnością jeszcze nie raz Was zaskoczy! 😊
Pewnie niebawem wrócę jeszcze do tego tematu i podpowiem na jakie rzeczy warto zwrócić szczególną uwagę u dzieci, które poddane były leczeniu.
Dobrnęliście do końca? 😉
*Wpisy mają charakter wyłącznie informacyjny i nie zastąpią wizyty u fizjoterapeuty ani innego specjalisty, dlatego wszelkie wątpliwości koniecznie skonsultuj z osobą, która ma okazję zbadać Twoje dziecko. Dla dobra Twojego Maluszka nie udzielam porad on-line.
[autopromocja]
Potrzebujesz gotowych pomysłów na proste, wspierające zabawy z maluszkiem? Sprawdź mój Przewodnik!
Chcesz dowiedzieć się więcej na temat rozwoju, przyjaznej pielęgnacji i zabaw powoli i… KROK PO KROKU? Sprawdź moje kursy on-line!
Kurs, w którym opowiem Ci o wszystkim tym, co najważniejsze w rozwoju maluszka od narodzin do końca trzeciego miesiąca życia.
Dowiesz się czego się spodziewać i co powinno zapalić pomarańczową lampkę.
Nauczysz się jak wspierać naturalny rozwój maluszka podczas codziennych zabaw i pielęgnacji – wszystko bez pośpiechu i presji.
Kurs, dzięki któremu dowiesz się jak przebiega rozwój maluszka od początku czwartego do końca siódmego miesiąca życia i co powinno zapalić pomarańczową lampkę.
Nauczysz się jak podczas codziennej pielęgnacji i zabaw dbać o rozwój psychoruchowy dziecka, które staje się już coraz bardziej ciekawe świata.
Wszystko w przystępnej formie i krok po kroku – tak, aby wdrożenie tych wskazówek w życie było czystą przyjemnością.
Kurs, w którym opowiem Ci o najważniejszych umiejętnościach, które powinien osiągnąć maluszek w tym wieku.
Dowiesz się jakie są czerwone flagi fizjoterapeutyczne i nauczysz, na co zwracać uwagę podczas codziennych zabaw i pielęgnacji.
Moje kursy i e-booki możesz zakupić również w formie VOUCHERA i podarować w prezencie przyszłym lub świeżo upieczonym Rodzicom!
Wystarczy, że po dodaniu produktu do koszyka, zaznaczysz opcję „KUPUJĘ NA PREZENT”
Źródła:
Kotlarsky P.; Haber R.; Bialik V.; Eidelman M.: Developmental dysplasia of the hip: what has changed in the last 20 years? World J. Orthop., 2015; 6 (11): 886–901
„PIERWSZE 2 LATA ŻYCIA DZIECKA” Medycyna Praktyczna, Kraków 2012
Zgoda M; Wasilewski P; Wasilewska I; Golicki D: Influence of the treatment of developmental dysplasia of the hip by the abduction brace on locomotor development in children; Journal of Children Orthopaedics 2010 Feb; 4(1): 9–12.
AMERICAN ACADEMY OF PEDIATRICS: Clinical Practice Guideline: Early Detection of Developmental Dysplasia of the Hip; Pediatrics April 2000, 105 (4) 896-905;
Twoje udostępnienie wiele dla mnie znaczy, dziękuję! ❤️